La medicina fa progressi ma ancora lontani dalla soluzione
Cos’è?
È una malattia infiammatoria cronica di origine sconosciuta che può interessare, con tipica localizzazione segmentaria, qualsiasi tratto del tubo gastroenterico dalla bocca all’ano. Il suo decorso è cronico ma recidivante cioè in certi periodi la malattia è quiescente mentre in altri si riacutizza, gli intervalli di tempo sono variabili. Il Morbo di Crohn prende il nome dal medico americano Burril Bernard Crohn che per primo lo descrisse nel 1932 e viene inquadrato, insieme alla colite ulcerosa, nelle MICI (Malattie Infiammatorie Croniche Intestinali).
Localizzazioni e caratteristiche generali
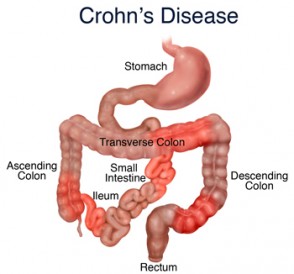
- parte terminale dell’intestino tenue detta ileo (35%): ileite terminale
- ileo e colon insieme (45%): ileocolite granulomatosa
- solo il colon (20%): Morbo di Crohn del colon
- cavo orale (6-9%), esofago (1%), stomaco e duodeno (0,5%), digiuno (5%), ano-retto (5%)
Le lesioni intestinali mostrano una caratteristica distribuzione segmentaria con aree lese intervallate ad aree con mucosa indenne e possono essere di tipo prevalentemente fibrostenosante (con restringimenti), fistolizzante (comunicazioni fra anse intestinali adiacenti, anse intestinali ed altri organi pelvici e tra le anse e la cute), infiammatorio. Sottolineo che il processo infiammatorio interessa la parete intestinale in tutto il suo spessore con ulcere non ampie ma profonde. Nella mucosa l’infiammazione crea granulomi con tendenza all’occlusione specie a livello ileo ciecale.
Incidenza
La malattia, nella maggior parte dei casi, colpisce soggetti giovani fra i 20 ed i 40 anni di età, ma può manifestarsi in soggetti di ogni età compresi i bambini. I paesi nei quali si registra una maggior incidenza del Morbo di Crohn sono quelli industrializzati in particolar modo gli Stati Uniti d’America e l’Europa del Nord. La diffusione della malattia è in aumento non è però chiaro se questo è reale o legato ad una maggior precisione della diagnosi. Inoltre occorre ricordare che circa il 10% dei pazienti con malattia infiammatoria cronica intestinale ha un familiare affetto e questo rappresenta un fattore di rischio importante per lo sviluppo della malattia.
Eziologia (cause)

Sintomatologia
Innanzitutto occorre tener presente che le manifestazioni cliniche della malattia possono essere molto diverse in rapporto alla localizzazione delle lesioni, al comportamento della malattia stessa (infiammatoria, stenosante, fistolizzante), alla presenza di complicazioni locali o sistemiche. L’esordio della malattia può essere talvolta molto insidioso caratterizzato da disturbi digestivi, dolori addominali periodici, vaghi, diffu
si o localizzati, diarrea.
Ricordo molto brevemente i sintomi principali:
DIARREA: è il sintomo principale pur potendo mancare nel 10% dei casi. Inizialmente può essere periodica e poi divenire cronica. In genere si hanno 5-6 scariche al giorno ma possono aumentare ed in tal caso compaiono sangue e muco nelle feci. Il Morbo di Crohn altera i meccanismi di assorbimento di diverse sostanze tra cui quello degli acidi biliari (assorbiti nell’ileo terminale) co
n conseguente aumento del colesterolo nella bile e formazione di calcoli in colecisti e quello dei grassi che legandosi al calcio favoriscono l’assorbimento di ossalato che è il principale costituente dei calcoli renali.
DOLORE ADDOMINALE: generalmente presente nella parte bassa dell’addome, in sede periombelicale o in sede gastrica. L’intensità e le caratteristiche del dolore sono naturalmente diverse a seconda della localizzazione della malattia, a volte il quadro può essere confuso con un’appendicite acuta, un’ulcera gastrica e/o una gastrite.
FEBBRE: presente nel 50% dei casi, raramente supera i 38°C se non ci sono complicanze.
ANEMIA: presente specie se la malattia dura a lungo. È legata generalmente alla perdita continua di piccole quantità di sangue o al deficit di assorbimento della vitamina B12.
STATO CACHETTICO: legato al malassorbimento specie nei casi più avanzati, con calo ponderale e compromissione delle condizioni generali.
Se la malattia progredisce e compaiono FISTOLE possono insorgere importanti complicanze legate al tipo di organi coinvolti. Ad esempio se la fistola si apre nella vescica o nell’uretra il materiale intestinale può passare nelle vie urinarie con conseguenti infezioni. Inoltre ricordo che nelle forme complicate da decorso STENOSANTE si può arrivare fino all’occlusione intestinale con i sintomi associati: nausea, vomito, chiusura dell’alvo alle feci e gas.
Il morbo di Crohn può avere anche manifestazioni extraintestinali, ricordo le più importanti:
- manifestazioni articolari: artrite migrante, spondilite anchilosante.
- manifestazioni cutanee: eritema nodoso, pioderma gangrenoso.
- manifestazioni a carico del cavo orale: afte.
- manifestazioni oculari: uveite, episclerite.
- colelitiasi e nefrolitiasi (calcolosi della colecisti e del rene).
Voglio riassumere schematicamente la presentazione clinica distinguendo 3 quadri:
- presentazione con disturbi dolorosi addominali subacuti o cronici e sintomi sistemici come febbre, calo ponderale, astenia (stanchezza), anoressia (perdita di appetito).
- presentazione con un quadro tipicamente chirurgico ad esordio acuto, a volte simil appendicolare o addirittura occlusivo o con segni chirurgici: fistole, ascessi, patologia perianale, etc.
- presentazione extraintestinale con lesioni diverse (vedi prima).
- I sintomi elencati molto brevemente sono comuni ad altre malattie: colon irritabile, intolleranze alimentari, reflusso gastroesofageo, quindi per una corretta diagnosi occorre affidarsi ad un medico esperto.
Complicanze
Di queste abbiamo già via via parlato. Per sintetizzare ricordo:
- complicanze locali: occlusione e subocclusione, perforazione intestinale, fistole, malassorbimento, tumori, emorragie intestinali, complicanze anali (fistole, ragadi, ascessi).
- complicanze generali: perdita di peso e di massa muscolare, ritardo di crescita (nei bambini), alterazioni degli elettroliti (Ca, Mg, K), riduzione dell’albumina, anemia, manifestazioni cutanee, manifestazioni articolari, manifestazioni oculari, manifestazioni renali (vedi prima).
Diagnosi
La prima cosa che occorre aver bene presente è l’importanza di una diagnosi precoce che consente di approntare una cura efficace.
Gli accertamenti partono sempre dall’anamnesi cioè richiesta da parte del medico al paziente della sua storia e di quella della sua famiglia (in specie se ci sono parenti con malattie autoimmuni o malattia di Crohn), dei sintomi accusati e delle varie informazioni utili a cui segue l’esame obiettivo (visita).
Solo successivamente vengono prescritti gli esami:
- di laboratorio
- endoscopici e anatomopatologici
- radiologici
- questi rivelano frequentemente alterazioni dell’emocromo specie caratterizzato da diminuzione dell’emoglobina e quadro anemico sideropenico (da carenza di ferro) o da carenza di vit. B12 e folati, trombocitosi (aumento delle piastrine), leucocitosi (aumento dei globuli bianchi). Inoltre possono essere presenti: ipoalbuminemia (l’albumina è un’importante proteina), alterazioni degli elettroliti legate, come già accennato, alla diarrea cronica, aumento degli indici di flogosi (infiammazione) quali: VES, PCR (proteina C reattiva), fibrinogeno, etc. Le alterazioni di laboratorio che ho descritto non sono specifiche per il Morbo di Crohn quindi non consentono una diagnosi di certezza. L’esame delle feci può essere utile sia per l’analisi di marcatori dell’infiammazione (in particolare calprotectina fecale) sia per svelare la presenza di sangue occulto.
- esofagogastroduodenoscopia e colonscopia che consentono di studiare la parte più alta e più bassa dell’intestino e di effettuare biopsie (prelievi) delle zone sospette. In particolare la colonscopia è il primo accertamento che deve essere effettuato per valutare il colon e l’ileo terminale. Aspetti tipici endoscopici comprendono: ulcere aftoidi, lineari o stellate, restringimenti, interessamento segmentario della mucosa (aree normali alternate ad aree infiammate). Ricordo che i granulomi tipici del Morbo di Crohn sono presenti nei prelievi bioptici in meno del 25% dei pazienti. Con la colonscopia si visualizza però solo l’ileo terminale distale (ileoscopia) e talvolta a causa delle stenosi è difficile il superamento della valvola ileocecale.
- molte metodiche radiologiche ed ecografiche sono state messe a punto nel corso degli anni e mi limito ad un elenco: esame radiologico seriato dell’intestino tenue (fino ad alcuni anni fa), mentre oggi si preferisce l’ecografia delle anse intestinali con e senza mezzo di contrasto orale che permette la valutazione della presenza e dell’estensione delle lesioni e l’identificazione di eventuali complicazioni quali ascessi addominali e fistole, enterografia mediante TAC, RM intestinale con mezzo di contrasto. In base alla presentazione della malattia l’operatore dovrà decidere quale esame effettuare.
Voglio ancora ricordare:
- colonscopia virtuale: può essere indicata nei pazienti con gravi stenosi non superabili con il colonscopio ma non consente l’esecuzione di biopsie.
- videocapsula endoscopica: viene ingerita dal paziente e trasmette immagini del piccolo intestino, purtroppo, anche questa, non consente l’esecuzione di biopsie. Il rischio è la sua ritenzione e/o mancata espulsione se ci sono lesioni stenosanti (ci sono in commercio capsule particolari che vanno incontro a dissoluzione dopo un certo numero di ore).
Prognosi
Purtroppo il Morbo di Crohn non guarisce anche se possono esserci lunghi periodi di remissione. La prognosi dipende da molti fattori, ricordo i più importanti: localizzazione ed estensione della malattia, complicanze, risposta alle cure. La mortalità correlata alla malattia è molto bassa, generalmente i decessi sono dovuti all’insorgenza di cancro nelle aree interessate.

È opportuno segnalare che gli uomini con Morbo di Crohn sono solitamente fertili e solo in rari casi, legati all’assunzione di particolari farmaci, possono presentare alterazioni degli spermatozoi. Le donne possono condurre una gravidanza senza problemi purché il concepimento avvenga in un periodo di remissione (vedi dopo).
Terapia
L’argomento è estremamente complesso e di competenza specialistica per cui mi limito ad illustrare i dati fondamentali. È evidente che non conoscendo la causa della malattia la terapia è più difficile.
Innanzitutto occorre tener presente che la terapia del Morbo di Crohn ha i seguenti obiettivi:
- induzione della remissione
- suo mantenimento il più a lungo possibile (è il più difficile)
- miglioramento della qualità di vita del malato
- prevenzione e trattamento delle complicanze della malattia
- prevenzione a breve o lungo termine degli effetti collaterali della terapia
Nella scelta terapeutica è molto importante considerare il tipo e la sede delle lesioni anatomiche, i sintomi clinici con le loro caratteristiche ed entità, la presenza di complicanze locali e sistemiche, lo stato nutrizionale del paziente e la gravità della malattia (è necessario uno studio accurato, vedere diagnosi). Quindi il trattamento deve essere individualizzato sul singolo paziente.
I farmaci più utilizzati sono:
ANTIBIOTICI: (metronidazolo, ciprofloxacina, rifaximina). Va subito chiarito che non si tratta di farmaci elettivi ma coadiuvanti in quanto bloccano la proliferazione di batteri che si verifica in determinate condizioni (stenosi, asportazione valvola ileo cecale, ascessi, etc.)
DERIVATI DELL’ACIDO 5 AMINOSALICILICO: di questi il più importante è la mesalazina la cui maggiore efficacia si ottiene a contatto diretto con la parte d’intestino malata. Proprio per questo sono state studiate molte formulazioni farmacologiche (granuli ricoperti, gel, schiuma, supposte, clisma, etc.).
IMMUNOSOPPRESSORI: questi farmaci agiscono sul sistema immunitario riducendone l’attività. Tra questi ricordiamo: azatioprina, 6mercaptopurina, ciclosporina, metotrexate, etc. Hanno importanti effetti collaterali tra cui ricordo: leucopenia, tossicità epatica e pancreatica.
FARMACI BIOLOGICI: Vi ricordo che nell’intestino delle persone affette da Morbo di Crohn le molecole che favoriscono l’infiammazione sono presenti in quantità molto elevata, tra queste va ricordato il TNFalfa (tumor necrosis factor) contro cui sono stati creati farmaci specifici. Ricordo: infliximab, adalimumab, certolizumab. L’entusiasmo determinato dall’efficacia terapeutica degli anti TNF alfa avrebbe suggerito il loro uso nelle fasi precoci della malattia ma i possibili effetti collaterali, a volte fatali, ha portato ad un’opportuna riflessione. Schematizzando al massimo ricordo gli effetti collaterali comuni a questi 3 farmaci: aumentato rischio di infezioni specie tubercolare, reazioni allergiche e di tipo autoimmune, insufficienza cardiaca, esacerbazione di malattie demielinizzanti del SNC (Sistema Nervoso Centrale).
Altri farmaci biologici che agiscono con meccanismi diversi sono:
- ustekinumab: utilizzato con ottimi risultati nel trattamento della psoriasi a placche. Agisce inibendo l’attività delle interleukine 12 e 23 che sono coinvolte nella cascata infiammatoria. Da molti studi emerge che il farmaco è efficace nel morbo di Crohn moderato e grave con precedente fallimento o intolleranza ai farmaci anti TNF.
- vedolizumab: da parecchi studi è emerso che il farmaco può essere utilizzato nei pazienti che hanno avuto una risposta inadeguata, siano ricaduti, siano intolleranti alle terapie convenzionali o alla somministrazione degli antagonisti del TNF alfa. Il meccanismo di azione si basa sul blocco di una integrina.
- mongersen: favorisce alcuni meccanismi antiinfiammatori a livello intestinale e ha mostrato risultati promettenti seppur in studi preliminari. Ha il vantaggio di essere somministrato per bocca ed interferisce con la cascata del TGF beta1 bloccando SMAD7 una molecola iperespressa nei processi di infiammazione cronica come il Crohn. Il farmaco è italiano ed è stato scoperto da alcuni ricercatori coordinati dal dr Giovanni Monteleone docente di gastroenterologia presso l’Ateneo Romano. (N.EnglJMed 2015;372:1104-1113).
Nuove frontiere
Cito, solo a scopo informativo, un recentissimo studio effettuato da ricercatori italiani dell’Istituto Humanitas di Rozzano in cui sono state utilizzate le cellule staminali di tessuto adiposo per la cura del morbo di Crohn refrattario alle altre terapie. I risultati sono stati buoni in quanto nel 50% dei pazienti si è avuta la completa cicatrizzazione delle fistole. Occorre però proseguire la ricerca prima di formulare giudizi.
Accenno solo ad un particolare trattamento utilizzato nei pazienti che non hanno risposto ai farmaci biologici. Si tratta di una sorta di pacemaker che stimolerebbe elettricamente il nervo vago il quale innerva vari organi fra cui il tratto intestinale. Gli studi attualmente in corso dimostrano l’efficacia di tale sistema nel ridurre l’infiammazione.
Terapia chirurgica nel morbo di Crohn
Viene utilizzata: nel trattamento delle complicanze e nel trattamento della malattia refrattaria alla terapia medica. L’argomento meriterebbe una trattazione dedicata. Voglio solo ricordare l’approccio con endoscopia operativa (esempio per le stenosi).
Terapia nutrizionale nel morbo di Crohn
L’argomento è molto vasto per cui mi limito ad esporre solo i concetti fondamentali.
Innanzitutto premetto che non esiste una dieta adatta per tutti, ogni malato scoprirà da solo i cibi tollerati e quelli dannosi e sarebbe opportuno tenesse un diario alimentare.
è opportuno che il malato consumi piccoli pasti più frequenti (anche 5-6 al dì) invece che pasti abbondanti (i consueti 2-3 al dì)
- per compensare la frequente malnutrizione la dieta deve essere ipercalorica
- utile eliminare dalla dieta gli alimenti elaborati che comportano una lunga digestione, i cibi piccanti, l’alcool e la caffeina
- limitare (specie nelle fasi di riacutizzazione della malattia) gli alimenti integrali e ricchi di fibre (frutta, verdura fresca, cereali integrali) perché possono aggravare la sintomatologia.
- occorre consumare gran quantità di liquidi per prevenire la disidratazione dovuta alla diarrea
- la dieta deve avere un basso contenuto di grassi che normalmente vengono assorbiti nel piccolo intestino per cui se questo è compromesso dalla malattia il loro assorbimento è limitato. I grassi passano quindi nel colon aggravando la diarrea.
- occorre limitare l’assunzione di prodotti lattiero-caseari in quanto spesso nel Morbo di Crohn si assiste ad un fenomeno di intolleranza al lattosio. Può essere necessaria una supplementazione con calcio.
- si consiglia l’assunzione di multivitaminici, minerali ed antiossidanti (prescritti dallo Specialista)
- necessaria una supplementazione proteica per compensare la protido dispersione dovuta all’infiammazione e al malassorbimento
- nei casi gravi con ostruzione può rendersi necessaria una nutrizione parenterale (nutrienti per via endovenosa)
Prevenzione

- diagnosi precoce della malattia da attuarsi ogni qualvolta un malato presenti sintomi che possano farne sospettare la presenza
- prevenzione delle complicanze che si attua facendo eseguire al paziente un corretto follow up
- prevenzione delle neoplasie intestinali che generalmente viene effettuata facendo eseguire al malato controlli periodici
- prevenzione delle infezioni opportunistiche che si verificano nei pazienti sottoposti a terapia immunosoppressiva per curare la malattia. In questi malati è opportuno effettuare le vaccinazioni dedicate (antiinfluenzale, antipneumococco, contro l’epatite B, etc.).
- molto importante smettere di fumare (vedi prima).
Considerazioni
Un problema molto importante che spetta al medico curante è quello di instaurare con il malato una buona comunicazione coinvolgendolo nelle decisioni che lo riguardano (alleanza terapeutica). In tal modo il paziente aderirà con maggior facilità ai controlli clinici programmati limitando le complicanze e gli interventi di urgenza, seguirà il follow –up stabilito e rispetterà al massimo la terapia farmacologica prescritta. Tutto ciò determinerà una riduzione degli accessi in ospedale (i Pronto Soccorso non sono adeguati per prenderlo a carico), ci sarà un aumento della qualità delle cure e una riduzione dei costi.
Un problema che non va trascurato nel trattamento del Morbo di Crohn è quello dell’integrazione delle varie figure professionali (MMG, chirurgo, gastroenterologo). Ecco perché è necessario che il malato si faccia seguire in centri specialistici dove le varie figure professionali lavoreranno in equipe nella sua gestione (e non dovrà essere lui a correre dai vari specialisti spesso difficilmente raggiungibili).
Desidero ribadire quanto già esposto precedentemente. Se il Morbo di Crohn è attivo al momento del concepimento è presente il rischio di aborto spontaneo e di parto prematuro. Al contrario se è in fase di quiescenza il rischio non è superiore a quello della popolazione sana. Inoltre il rischio di morte del feto e del neonato aumenta con l’aumentare dell’attività della malattia durante la gravidanza.
Infine occorre ricordare che ci sono numerose Associazioni a cui rivolgersi in caso di necessità, tra queste l’Associazione ONLUS A.M.I.C.I. costituita da persone affette da morbo di Crohn e colite ulcerosa e dai loro familiari.
dottoressa E.L.



 è opportuno che il malato consumi piccoli pasti più frequenti (anche 5-6 al dì) invece che pasti abbondanti (i consueti 2-3 al dì)
è opportuno che il malato consumi piccoli pasti più frequenti (anche 5-6 al dì) invece che pasti abbondanti (i consueti 2-3 al dì)
Mio figlio è morto a 30 anni appena compiuti a causa del morbo di crohn, l ho visto andare via giorno per giorno , malgrado negli ultimi cinque mesi si era sottoposto alla terapia con Humira, anzi devo che mentre
assumeva questo farmaco stava sempre più male.